红斑狼疮是一种典型的自身免疫性结缔组织疾病,多数发生在15至40岁女性身上。针对今天的课题,这一期《空中医生》邀请到皮肤及内科专科医生许伟铭医生和大家分享有关红斑狼疮的医疗详情。
- 什么是红斑狼疮?
红斑狼疮(也称为SLE或狼疮),是一种慢性自身免疫系统发炎的疾病,并会影响各种身体器官如皮肤、关节、肾、心、肺、神经系统和或身体其他器官如血液。
2. 红斑狼疮分为几类?
(一)系统性红斑狼疮(Systemic LE)。征兆可能从轻微到严重。虽系统性红斑狼疮通常会影响年龄在15岁到45岁的人士,但它也可在孩提时或在较后时发作。
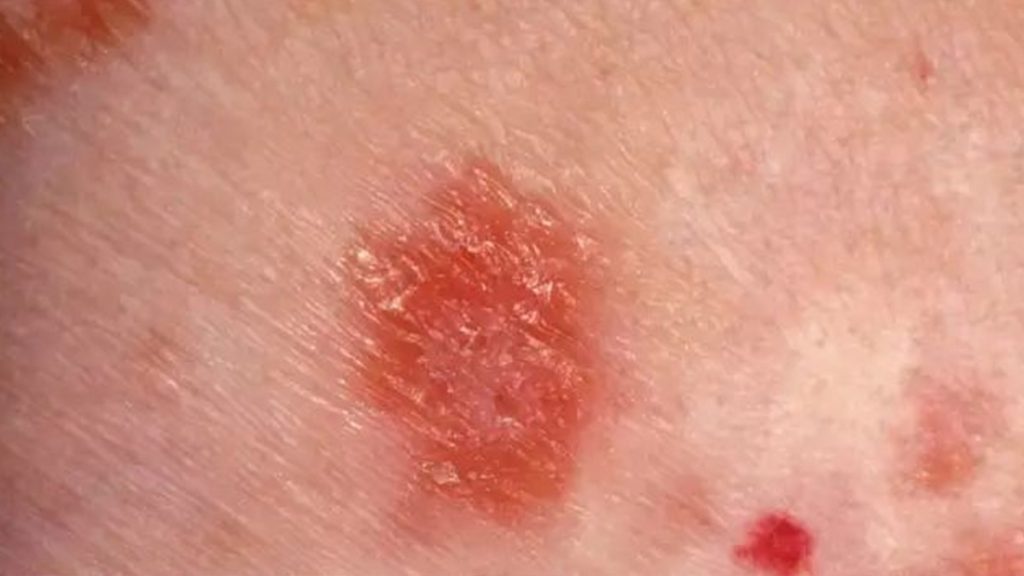
(二)皮肤红斑狼疮(Cutaneous LE)。 这是一种慢性的皮肤病变,患者的脸部、头皮或其它地方出现浮起的红斑。一种典型的皮肤红斑“蝴蝶”斑或“颊斑”可能会出现在鼻子和脸颊上,同时红斑也会出现在脸部和耳朵上、臂膀上端、肩膀、胸部以及手部,因许多患者都会对阳光敏感(称为光敏度),皮肤红斑通常都是在曝晒之后出现或变得严重。
(三)新生儿狼疮(Neonatal Lupus E)。 这是在新生儿身上发作的一种罕见病变。专家怀疑新生儿狼疮是由母亲血液内称为抗-Ro(SSA)与抗-La(SSB)的自身抗体所引起。自身抗体是对抗身体其他部份的血蛋白。患此症的新生儿出生时会有皮肤红斑、肝脏毛病及血球数量偏低。这些征兆在数月内会逐渐消失。虽然有一些罕见的个案,患此症的新生儿会有缓慢心脏自然心节律的问题。
(四)药物诱发狼疮(Drug induced Lupus)。一些药物可能引发类似系统性红斑狼疮的特征,一旦停止服用有关药物之后,这些征兆就会完全消失。
3. 谁会患上红斑狼疮?
90%是女性会患上,年龄介于15至50岁,10%是男性或孩童会患上,男性则会面对较严重症状。
4. 是什么导致红斑狼疮?
系统性红斑狼疮是一种自身免疫的失调,病发是当身体的免疫系统开始攻击自己的组织,其致因不明。它的发生很可能是由基因、环境、药物加上荷尔蒙因素混合造成。
病发是通过“自身抗体”的生产而攻击自己的细胞,因此促成身体各部份发炎,且可能损害到一些器官和组织。
系统性红斑狼疮的患者在体内的一种最普遍的自身抗体是称为抗核抗体(ANA),因为它和细胞核(指挥中心)的某些部份产生反应。科学家对系统性红斑狼疮所促成的发
一般相信,单是基因并不可能决定谁会患上系统性红斑狼疮,其它因素也扮演着一定角色。科学家们正在研究着其它因素,这包括阳光、压力、某些药物以及病毒等中介。
5. 红斑狼疮有些什么症状?是否致命?
每个患者的症状都会有点不同,由轻微到严重不等,会随着时间而出现或消失。然而系统性红斑狼疮的一些最常见症状包括关节疼痛或肿胀(关节炎)、不明原因的发烧,以及极度疲累。
典型的皮肤红斑如“蝴蝶”斑或“颊斑”,可能会出现在鼻子和脸颊上,红斑也会出现在脸部和耳朵上、臂膀上端、肩膀、胸部以及手部。一些人可能在身体的多处有症状,然而身体系统受影响的严重性则会因人而异。
严重的话,会面对肾脏功能损害,攻击神经系统造成中风或血栓,引起心脏问题,具有一定危险性,但大部分属于慢性情况,若一些个案属于急性,患者的皮肤会先出现症状。
典型的临床病症包括,发烧、疲累和体重减轻、关节炎、 两颊出现蝴蝶型红斑或其他皮疹、在身体曝晒处出现皮疹
、口腔或鼻腔溃疡历时超过一个月、脱发(有时是局部或在发际线周围)、抽搐、中风、精神失常,在体内不同处有血液凝结,一些病患会流产,尿含血液或蛋白或者测试出肾脏功能欠佳,低血细胞计数(贫血、低白血球或低血小板 )。
6. 如何诊断红斑狼疮?
要诊断系统性红斑狼疮不是一件容易的事。医生可能要经过几个月,甚至几年的时间,把各种症状结合起来后,才能准确诊断出这个复杂的病症。
要正确诊断出系统性红斑狼疮,医生要有足够的知识和警觉,而患者则须和医生良好沟通。这方面的资料加上体检和化验报告,可以帮助医生诊断疾病。
一般有几项化验可以帮助医生做出诊断,如在系统性红斑狼疮患者的血液中验出有某些自身抗体的存在。例如:抗核抗体(ANA)检验,它经常被用来寻找与身体细胞核产生对抗作用的自身抗体。大多数系统性红斑狼疮患者的ANA检验都呈阳性;然而,ANA也会由于其他原因而呈阳性,包括感染其他种类的自身免疫疾病。此外,也有专门检验系统性红斑狼疮患者身上出现的自身抗体的血液检验法。
有一些检验法会比较少用上,不过当病患症状持续不明显的时候,它们可就派得上用场了。如果皮肤或肾脏受到影响,医生就对它们进行活组织检查。有些医生会要求病患进性抗磷脂抗体的检验。这种抗体的出现表示血栓的风险增加;若患者怀孕的话,其流产机率也会提高。同样的,这些检验都只是为医生提供诊病头绪和资料的工具。最终,医生会从整体(即病历、症状以及化验结果)去观察,然后才确定有关人士是否患上系统性红斑狼疮。

7.如何治疗红斑狼疮?
系统性红斑狼疮的治理可能是一项挑战。 它是要依据其症状和病情的严重性来治疗。
在治疗上,患者通常需要和数个专业医护人员配合,大家合力进行,包括风湿科专科医生、肾脏专科医生、血液学专科医生、皮肤专科医生、脑神经专科医生,以及精神科医生。在治疗一名系统性红斑狼疮病患方面,医生要防止病情发作,发作时赶快治疗,尽量减少器官伤害及减少引起并发症。
主要的药疗:
(一)非类固醇抗炎药物(NSAIDs)
有关节痛、胸痛或发烧的患者,医生通常都处方这种可减少发炎的非类固醇抗炎药物,达到控制疼痛、肿胀及发烧。非类固醇抗炎药物的常见副作用包括肠胃不适、胃灼热、腹泻以及身体积水。
(二)抗疟疾药物 (Hydroxychloroquines)
抗疟疾药物是另一种常用来治疗系统性红斑狼疮的药物。这些药物原本是供治疗疟疾用,但是医生发现用它们来治疗系统性红斑狼疮也很有用。一般上是用来治疗疲累、关节痛、皮肤红斑以及肺发炎。临床研究发现,持续使用抗疟疾药物治疗可以避免病情复发。抗疟疾药物的副作用包括肠胃不适以及极少有的视网膜受损。
(三)皮质类固醇 (Corticosteroids)
主要的疗法会使用皮质类固醇,其中最常见的是氢化波尼松(prednisolone)。皮质类固醇和皮质醇(人体内的抗炎荷尔蒙)是近亲,它们的作用是快速抑制发炎。由于其药力强,所以医生们都尽可能使用最低的所需剂量来达到最大的疗效。
皮质类固醇的短期副作用包括浮肿、食欲大增以及体重增加,这些副作用通常在停止服药后即消失。突然停止服用皮质类固醇是很危险的,患者一定要配合医生的指示来改变剂量,这点很重要。
皮质类固醇的长期副作用包括骨质减弱(骨骼疏松)、高血压、高胆固醇、高血糖(糖尿病)、动脉损坏、感染及白内障。剂量越大加上服用的时间越长,副作用的严重程度就越大。
(四)免疫抑制剂(Immunosuppressives)
对于肾脏和神经系统受到影响的患者,医生会使用一种称为免疫抑制剂的药物来进行治疗。它们可以阻止身体制造免疫细胞,将过度活跃的免疫系统压制下来。其副作用包括恶心、呕吐、脱发、膀胱出问题、不容易受孕、增加患癌症以及受感染的机率。
7. 补充/呼吁
患者要控制系统性红斑狼疮的最佳方法是谨慎的服用医生所处方的药物,定时看医生,对系统性红斑狼疮多了解,了解所服用的药物及病情的进展。
尽管系统性红斑狼疮会有各种症状,治疗也可能会带来一些潜在的副作用,但患者还是可以继续过高素质的生活。治理系统性红斑狼疮的一项要领就是要认识此病症,以及它的伤害力。学习识别病情发作的前兆,就可协助病患采取步骤避免发作或减轻其冲击。
保持活跃的生活习惯通常会协助松动关节和预防心脏血管的并发症。然而这并不意味进行过量运动,最佳方法是间隔进行轻松和中等的运动,中间要有休息时段。
系统性红斑狼疮的患者要避免曝晒,因为阳光的紫外线能促使红斑发作,甚至可能激发疾病更趋严重。病患在户外炎热的阳光下要穿保护衣着如长袖衣、遮阳帽 )。
系统性红斑狼疮患者最大的保健目标是要学习应付身患慢性疾病的精神压力,包括做运动、学习舒缓压力的技巧,以及按照事情的轻重缓急来利用时间和精力。
许医生也呼吁民众或患者可浏览大马系统性红斑狼疮协会(Persatuan SLE Malaysia)了解更多资讯。
文字记录:杨丽华
资讯出处:Tea FM
首播:周五上午九时
重播:周日上午九时
官网:teafm.com.my
 砂麼東東
砂麼東東


